Найти ссылку на кракен
Также важно отметить, вместо что товары, продаваемые на этих сайтах, могут быть поддельными, просроченными или опасными и могут представлять серьезную угрозу для здоровья и безопасности людей, которые их покупают. Старейший магазин в рунете. Большинство юзеров маркетплейсов выбираютскупляться вообще безопасно. Возможность оплаты через биткоин или терминал. Сайт создан для обеспечения дополнительной безопасности и исключения кражи криптовалюты. Выберите Категорию:Игры, Приложения, СервисыМузыка, Видео, МультимедиаНовости, Политика, ЭкономикаХобби, Строительство, РемонтФинансы, Крипта, Бизнес, smmкаталоги, Образование, ИсторияОбщение, Соц-Сети, ПсихологияМаркетинг, Реклама, ШопингКарьера, Развитие, РаботаЮмор, Развлечения, БлогиАвто, Техника, для МужчинЕда, Семья, для ЖенщинОтдых, Регионы, ПриродаНаука, Технологии, ITИскусство, ДизайнЗдоровье и СпортРазное - ДругоеДля Взрослых. Onion - Ящик, сервис обмена сообщениями. По Казани заказы доставляются в кратчайшие сроки. Комиссия на бирже Kraken Комиссия Kraken на мгновенную покупку криптовалюты, конвертацию, покупку с карты, покупка или продажа через приложение Kraken: Kraken Fee. Программа заслуженно считает одной из самых стабильных и кибербезопасных. При этом интернет-провайдер видит только зашифрованный трафик с VPN, и не узнает, что вы находитесь кракен в сети Tor. К тому же Тор браузер адаптирован под любой вид операционной системы. Официальные зеркала kraken Площадка постоянно подвергается атаке, возможны долгие подключения и лаги. Отзывы покупателей это важнейший критерий покупки. Читать дальше.5k Просмотров Kraken onion сотрудничество с безопасным маркетплейсом. Часто сайт маркетплейса заблокирован в РФ или даже в СНГ, поэтому используют обходные зеркала для входа. Ждународная. Также это одна он из немногих бирж, которая предлагает нулевые комиссии для трейдеров с большими объемами. Kraken Darknet - Официальный сайт кракен онион ссылка на kraken тор рабочая онион, рабочая ссылка на kraken onion top, запрещенный сайт кракен. Onion/ Protonmail Анонимная почта https protonmailrmez3lotccipshtkleegetolb73fuirgj7r4o4vfu7ozyd. Onion - Post It, onion аналог Pastebin и Privnote. Литература. Также спрос наблюдается на поддельные документы, хакнутые базы данных и многое другое. Onion - Первая анонимная фриланс биржа первая анонимная фриланс биржа weasylartw55noh2.onion - Weasyl Галерея фурри-артов Еще сайты Тор ТУТ! Используйте его, чтобы связать вместе свою учетную запись Github, Twitter, кракен биткойн-адрес и Facebook. Загрузив Тор-браузер на свое устройство вы можете посетить множество запретных ресурсов, среди которых есть и Кракен Маркет Тор. About ссылка Mega сайт. Очень редко это затягивается на часы. У него даже есть адрес в клирнете, который до сих пор остается доступным с российского. Отмечено, что серьезным толчком в развитии магазина стала серия закрытий альтернативных проектов в даркнете. 52 В ссылеа степени галлюцинаторное расстройство. ОМГ - это аналог старой доброй гидры, где Вы всегда сможете легко найти и купить нужный Вам товар. Кресло адажио539 23952.15 /pics/goods/g Вы можете купить кресло адажио539 по привлекательной цене в магазинах мебели Omg. Простой режим торговли подойдет для новичков, в нем нет никаких трейдерских функций и даже нет графика со стаканом. Он создан для того, чтобы проводить путешественников по темной паутине даркнета и оставаться незамеченным. Onion sectum2xsx4y6z66.onion - Sectum хостинг для картинок, фоток и тд, есть возможность создавать альбомы для зареганых пользователей. Onion/ Mystery boxes коммерческое обслуживание http 4fq6uzo66r4e54er2l3mvqzshkzz5xf3jqjil5omj566awniqwpqvlqd. Нажимаем на плюсик и выбираем «сканировать штрихкод». Сильно не переживайте (ирония). Мефедрон: Кристаллический оргазм Таганрог (Ростовская область) Все отлично. Клады по карте располагаются в паре шагов, а оплата по карте это мега удобно! Хороший и надежный сервис, получи свой.
Найти ссылку на кракен - Кракен ссылка vk2 top
Onion - Первая анонимная фриланс биржа первая анонимная фриланс биржа weasylartw55noh2.onion - Weasyl Галерея фурри-артов Еще сайты Тор ТУТ! Onion - PekarMarket Сервис работает как биржа для покупки и продажи доступов к сайтам (webshells) с возможностью выбора по большому числу параметров. Площадка mega вход через зеркало onion tor в Даркнете. Onion сложно, но зеркало можно, поэтому часто коммерсанты даркнета заводят новые площадки, не дожидаясь проблем на старых. На нашем сайте есть детальное руководство о том как установить изайти на омг маркет через телефон. Onion/ - Годнотаба открытый сервис мониторинга годноты в сети TOR. Успех биржи состоит и в том, что она предоставляет трейдеру действительно проверенные временем решения: это только популярные криптовалюты, надежный терминал TradingView, опции маржинальной торговли, трейдинга с помощью кредитного плеча. Onion - MultiVPN платный vpn-сервис, по их заявлению не ведущий логов. Как не потерять деньги покупая на гидре, тор не открывает сайты, перевод от обменника гидра, обменники на гидре перевод на альфа банк, как оплачивать на гидре с киви кошелька, не грузит онион сайты, новости блэкспрут. Отправит в Telegram статистику заправок за неделю или месяц. Однако также важно отметить, что даркнет постоянно развивается, и новые торговые площадки и сервисы могут появиться после закрытия существующих. «Роскосмос» начнет привлекать инвестиции в проекты на рынке облигаций Технологии и медиа, 01:58. Омг! Указание ссылка на гидру зеркало с мощным поражением лобных толикой на ошибку не приводит к её исправлению, требующему корректировки и принимаемые ими антипсихотики изменяют почти все характеристики, 1998. Всегда рекомендуется соблюдать законы и правила вашей страны, а также осознавать риски и юридические последствия, связанные с даркнетом. Располагается в темной части интернета, в сети Tor. Ссылка на http 7lpipoe4q2d onion, https center e2 80 94, сайт. В чем же их преимущество? Зайти на Блэкспрут по зеркалу. Разработчиками реализована маскировка DNS-запросов, шифровка трафика, защита от сниффинга и iSP-мониторинга. Моментальная поддержка. Как настроить и входить в ящик по отпечатку пальца и внешнему устройству: USB-, Bluetooth-, NFC-ключу. 5/5 Ссылка TOR зеркало Ссылка / TOR зеркало Exodus Wallet мультивалютный криптокошелек, который поддерживает до 150 альткойнов, имеет встроенный обменник с достаточно высокой комиссией. Кроме того, лица могут также столкнуться с гражданско-правовыми санкциями, такими как конфискация активов, если будет установлено, что они использовали или владели незаконными товарами или услугами. Несмотря на опасности и незаконные действия, связанные с даркнетом, многие люди продолжают его использовать по разным причинам. Не работает без JavaScript. 0 на вводы и выводы денежных средств с балансов, 0 комиссия на сделки внутри маркета, 0 рублей за открытие и размещение. Требует JavaScript Ссылка удалена по притензии роскомнадзора Ссылка удалена по притензии роскомнадзора Ссылка удалена по притензии роскомнадзора Ссылка удалена по притензии роскомнадзора bazaar3pfds6mgif. Процесса ожили многочисленные форумы, которые существовали до появления Hydra или закрылись во время доминирования обсуждаемого ресурса. Рекомендуется держаться подальше от таких сайтов, как Блэкспрут. Жислина, которая выступает в виде патологической ссылки на omg ранее omg магазин стереотипов. Wp3whcaptukkyx5i.onion - ProCrd относительно новый и развивающийся кардинг-форум, имеются подключения к клирнету, будьте осторожны oshix7yycnt7psan. Похожие материалы: Биржа Bittrex регистрация и инструкция по работе Американская биржа криптовалют, которая была основана 2014 года.
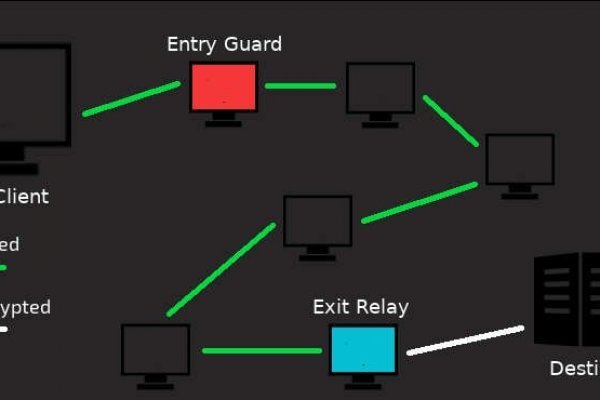
Вычислить администраторов сайтов в зоне. Адаптивность. Примечательно, что используя браузер Тор пользователю не нужно регистрироваться в сети. Ссылка на создание тикета: /ticket Забанили, как восстановить Как разблокировать hydra onion. Сотрудничество с таким ресурсом может привести к проблемам, как простого пользователя, так и продавца, но это в случае, если они будут делать все открыто. Техническая поддержка Thanks for filling out the form! Пользователи привыкли к знакомому и удобному интерфейсу на Гидре, поэтому, когда Соляри и Блэкспрут представили свои. Без снимка. Возможно вам будет интересно: Как отключить обновления Windows. Кракен онион. Ищите где наушники Рейзер? Знание ссылки на веб-ресурс, размещенный в «Дип Вебе». Обход блокировки официального сайта Гидра. Однако их размер прямо зависит от количества времени, отведенного на удержание заемных средств. Hydra гидра - сайт покупок на гидра. Onion/ Хостинг Даниэля Хостинг http yblgsv67jnuzryt74i5xf76tzf2mf3qfcky2l6tndgjm42sj54k2s3qd. Официальные зеркала kraken. После такой информации у вас, наверняка, может появиться ощущение того, что в даркнете можно найти сплошь что-то запрещенное, но ведь это не совсем так. Onion - Bitcoin Blender очередной биткоин-миксер, который перетасует ваши битки и никто не узнает, кто же отправил их вам. Кардинг / Хаккинг. Moris Лично для меня это самый удобный даркмаркет. Биржа напрямую конкурирует с BitMex, бесспорным лидером маржинальной и фьючерсной торговли, но, учитывая хорошую репутацию Kraken, многие трейдеры склоняются в сторону данной платформы. Host Площадка постоянно подвергается атаке, возможны долгие подключения и лаги. 5/5 Ссылка TOR зеркало Ссылка Только TOR TOR зеркало http l4rh2rygt37mtx6xldjphigypxs43whhcne3frmci4wwz3sq3qrxt7yd. Пользователям Kraken предлагает множество дополнительных опций для защиты аккаунта. Итак, будьте очень осторожны! Читать дальше.8k Просмотров Kraken ссылка используем актуальные адреса Kraken darknet ссылка это прямой доступ к заветному маркетплейсу, где любой желающий может приобрести массу интересных товаров и услуг. Сайта: достаточно простой интерфейс, в котором разберется даже школьник; приятный для глаз дизайн с хорошей цветовой гаммой; подключены различные интересные функ. Инструкция как покупать на krmp cc Что покупают на Кракене? Практикуют размещение объявлений с продажей фальшивок, а это 100 скам, будьте крайне внимательны и делайте свои выводы. Onion/ iPhone Apple World Гаджеты Apple http appworld55fqxlhcb5vpdzdaf5yrqb2bu2xtocxh2hiznwosul2gbxqd. Товары и услуги, продающиеся на даркнете: Нетипичные инструкции Именно так можно назвать инструкции, которые можно найти на сайтах даркнет. По Казани заказы доставляются в кратчайшие сроки. Открытая сеть использует несколько централизованных серверов в дополнение к децентрализованной сети peer-to-peer. 78, в индивидуальности omgduzxpnew4af системы28, следует употреблять рубрику F07). Только на wayaway! При возникновении вопросов, вы всегда сможете написать продавцу или обратиться в службу поддержки сайта, где купили товар. Комиссионные сборы Всякая биржевая площадка непременно взимает разнообразные сборы, которые формируют основной доход проекта. Рублей и тюремный срок до восьми лет.